疾患一覧
- 白内障
- 緑内障
- 網膜剥離
- 黄斑円孔
- 黄斑上膜(黄斑前膜)
- 加齢黄斑変性
- 斜視
- 弱視
- 近視
- 乱視
- 遠視
- 老視・老眼
- 糖尿病網膜症
- ぶどう膜炎
- ドライアイ
- 霰粒腫(さんりゅうしゅ)
- 麦粒腫(ばくりゅうしゅ)
- 流行性角結膜炎
- コンタクトレンズ関連角膜感染症
- アレルギー性結膜炎
白内障

白内障とは、カメラのレンズに相当する水晶体が濁ることで、視界がかすんだり、ぼやけたりする病気です。主な原因は加齢であり、日本では高齢になるほど有病率が高く、80歳前後では多くの方に何らかの白内障変化が認められるとされています。
一方で、白内障は加齢だけで発症するものではありません。目の外傷や炎症、アトピー性皮膚炎、薬剤の影響、放射線被ばくなどが原因となる場合もあり、まれに先天的または小児期に発症することもあります。
症状
光に対して過敏になったり、視界が白くかすんで見えにくくなったりすることがあります。また、黄色がかって見える、物が二重に見えるなどの症状も現れ、進行すると日常生活に支障をきたすほど視力が低下していきます。
治療
濁ってしまった水晶体は自然に元に戻ることはなく、治療には手術が必要です。
手術では濁った水晶体を取り除き、その代わりに人工の眼内レンズを挿入します。
緑内障
 緑内障は、眼圧やその他の要因によって視神経が徐々に損傷し、その結果として視野が狭くなっていく進行性の病気です。眼圧とは、眼内を循環する房水という液体によって保たれている目の内部の圧力のことを指します。
緑内障は、眼圧やその他の要因によって視神経が徐々に損傷し、その結果として視野が狭くなっていく進行性の病気です。眼圧とは、眼内を循環する房水という液体によって保たれている目の内部の圧力のことを指します。
一度失われた視神経の機能や視野は回復しないため、早期の発見と継続的な管理が非常に重要です。
症状
多くのタイプの緑内障では、病状がかなり進行するまで自覚症状がほとんど現れません。ただし、房水の排出口にあたる隅角が狭いタイプでは、急激に眼圧が上昇することがあり、その際には目の痛みや頭痛、目の充血などの急性症状が生じることがあります。
治療
治療の基本は眼圧を下げることによって病気の進行を抑えることです。
多くの場合、点眼薬による治療が第一選択となりますが、緑内障の種類や進行度、状態によっては手術を行うこともあります。
網膜剥離
網膜剥離とは、眼球の内側に貼りついている薄い膜状の組織である網膜が、何らかの原因で剥がれてしまう疾患です。
加齢による変化が主な原因とされていますが、強度近視や目への衝撃、手術の既往、アトピー性皮膚炎、糖尿病、あるいはぶどう膜炎などが関連して、若い世代にも発症することがあります。
症状
初期には、黒い点や糸くずのようなものが視界に飛んで見える飛蚊症や、視野の周辺に光がちらつく光視症が現れます。
病気が進行すると、視野欠損や視力低下が生じます。
治療
初期の段階であれば、レーザーを用いた網膜光凝固術によって網膜の剥がれを食い止めることが可能です。
しかし、既に網膜が大きく剥がれてしまっている場合には、手術によって網膜を元の位置に戻す必要があります。
黄斑円孔
黄斑円孔は、網膜の中心に位置し、最も鮮明に物を見るために重要な「黄斑」と呼ばれる部位に、小さな孔(直径0.5mm程度)が開いてしまう病気です。黄斑は視力の中心を担う組織であるため、そこに障害が生じると、他の部分の網膜が正常であっても視覚に大きな影響が出ます。
中高年層や女性、強度近視の方に多く見られる傾向があります。
症状
初期段階では、物の形が歪んで見えたり、視力の低下が現れます。
進行すると、周囲の視界は保たれていても、中心部分が見えなくなるという特徴的な症状が現れます。
治療
硝子体手術が行われ、網膜に開いた孔を塞ぐことで視力の改善が期待されます。
黄斑上膜(黄斑前膜)
加齢に伴って硝子体が収縮すると、その一部が黄斑の表面に残ることがあります。これが次第に厚みを帯びて膜状になり、黄斑の上を覆ってしまうのが黄斑上膜(または黄斑前膜)です。
主な原因は加齢とされていますが、網膜剥離やぶどう膜炎といった他の眼疾患に続いて発症するケースもあります。
症状
視界がかすんで見えるようになり、次第に視力が低下していきます。
また、膜が縮んで網膜を引っ張ることで表面にシワが生じ、物の形が歪んで見えるといった症状も現れます。
治療
硝子体手術を行い、網膜の上に形成された膜を取り除きます。
加齢黄斑変性
加齢黄斑変性は、網膜の中心に位置する黄斑部が年齢とともに障害を受ける病気で、特に高齢者や男性、喫煙習慣のある方に多く見られます。病型には2つあり、1つは網膜色素上皮が徐々に機能を失っていく「萎縮型」、もう1つは脈絡膜から異常な血管が伸び出して出血や滲出を引き起こす「滲出型」です。
日本ではこの滲出型が圧倒的に多くを占めています。
症状
初期には中心部分の見え方に歪みが現れ、進行すると中心が見えなくなって視力が大きく低下します。
治療
萎縮型には補体阻害薬の認可がおりましたが、まだ治療法が確立されているとは言えません。
一方で滲出型に対しては複数の治療法が存在します。異常血管の成長を抑えるために抗VEGF薬を硝子体内に注射する方法のほか、光感受性物質を点滴した後に弱いレーザー光を照射して異常血管を破壊する光線力学療法、さらには直接レーザーを当てる光凝固術などが行われています。
斜視
通常、両目は同じ対象に向かって動き、視線が一致していますが、片方の目だけが別の方向を向いてしまう状態を斜視と呼びます。眼球を動かす筋肉や神経の異常、遠視、片目の視力低下などが原因となります。
特に乳幼児期に斜視が起こると、視力が良いほうの目ばかりを使うようになり、もう一方の目の視力が正常に育たない「弱視」を引き起こすことがあります。また、立体的に物を見る力や奥行きを感じ取る力が育ちにくくなる可能性もあります。
症状
視線がずれて見える、片目を閉じて物を見ようとする、頭を傾けるなどの行動が見られます。
また、視界が二重に見える複視が起こることもあります。
治療
治療法には、眼鏡やコンタクトレンズによる視力矯正のほか、プリズム眼鏡を用いた視線のずれの補正、視力の良い目に遮蔽具を装着して弱視の目を訓練する方法などがあります。さらに、筋肉の緊張を調整するためにボツリヌストキシンを使用した治療や、手術が選択されることもあります。
弱視
弱視とは、眼鏡やコンタクトレンズを使用しても十分な視力が得られない状態を指します。
乳児の視力は生まれたときにはまだ発達途上にあり、物を見る経験を通して徐々に育まれ、6歳頃までに大人と同程度の視力に達するとされています。しかし、視力が発達する重要な時期(生後1ヶ月から8歳頃)に、強い近視や遠視、乱視、あるいは斜視や眼の病気などが原因で視覚刺激が不十分な状態が続くと、視力の発達が妨げられ、弱視になります。
症状
目を細めて物を見たり、極端に近づいて見ることが多くなったりする傾向があります。
また、眼鏡をかけていても片目の視力が極端に悪いといった状態が見られます。
治療
視力矯正のために眼鏡を使用するほか、視力の良い方の目を一時的に遮蔽して、もう一方の目で物を見る訓練を行う方法が一般的です。
加えて、アトロピン点眼薬を用いた治療も行われます。
近視
近視とは、目の奥行き(眼軸)が長くなることによって、本来網膜上で結ばれるべきピントがその手前で合ってしまい、遠くの物がぼやけて見える状態を指します。発症には遺伝的な要因と生活環境の双方が関与していると考えられています。
近視には大きく分けて「単純近視」と「病的近視」があり、前者は眼鏡やコンタクトレンズなどで視力を矯正することが可能です。一方、病的近視では、眼球の後部が突出して変形しているため、視神経の損傷や網膜剥離、さらには黄斑部の出血といった深刻な合併症を伴うことがあり、単なる屈折矯正では対応できないケースが多くなります。
症状
単純近視では、遠方が見えにくいことが主な訴えですが、病的近視では、急激な視力低下や物が歪んで見える、さらには遠近ともに視認しづらくなるといった複雑な視覚障害が現れることがあります。
治療
単純近視には、眼鏡やコンタクトレンズによる矯正のほか、就寝中に特殊なコンタクトレンズで角膜の形を一時的に変える「オルソケラトロジー」、またはレーシックや眼内コンタクトレンズ(ICL)による手術的な矯正法があります。
小児期の近視抑制のため、低濃度アトロピン(リジュセア)による点眼治療や、多焦点ソフトコンタクトレンズ(マイサイト)などもあります。病的近視に対しては、状態に応じて抗VEGF薬の硝子体注射や硝子体手術などの治療が行われます。
乱視
乱視とは、角膜や水晶体の表面に歪みが生じることで、光の焦点が1点に合わなくなり、視界がにじんだりぼやけたりする状態を指します。角膜がラグビーボールのように縦横の曲率が異なる「正乱視」と、角膜の病気や外科的手術によって不規則な歪みが生じる「不正乱視」に分類されます。
日常的に見られる乱視の多くは、前者の正乱視です。
症状
視界がぼやけるのは遠近どちらでも起こり、片目で物を見ると二重に見えることがあります。
また、目の疲れや集中力の低下を招きやすく、重度の場合は弱視の原因となることもあります。
治療
正乱視に対しては、眼鏡やコンタクトレンズで比較的容易に矯正が可能です。
不正乱視の場合は、眼鏡での矯正が難しいことが多いものの、ハードコンタクトレンズの使用によって視力の改善が期待できるケースもあります。18歳以降であれば、角膜を整えるレーザー治療や手術が適応となることもあります。
遠視
遠視とは、眼球の奥行きが短いために、網膜の後方でピントが合ってしまい、結果として遠くも近くも物がぼやけて見える屈折異常です。多くの場合、特別な病因があるわけではなく、特に小児では強い調節機能によって症状が目立たないこともあり、検査をしないと見逃されることもあります。
しかし、遠視が強いと視力の発達に支障をきたし、乳幼児では弱視や内斜視を引き起こす可能性もあるため注意が必要です。
症状
近くの物が見えづらくなるほか、目や体が疲れやすくなる、頭痛を訴えることがあります。
子どもの場合は、視作業への集中力が続かない、落ち着きがないといった形で現れることもあります。
治療
矯正には眼鏡の装用が基本となります。
18歳以上では、屈折矯正手術やレーザー治療によって改善が可能な場合もあります。
老視・老眼
 老視、いわゆる老眼は、年齢とともに目のピント調節力が低下する現象を指します。私たちは近くの物を見るとき、水晶体の厚みを調節する毛様体筋を使ってピントを合わせていますが、加齢によりこの筋肉の収縮力が衰えるとともに、水晶体自体も硬くなり、厚みを変化させにくくなります。
老視、いわゆる老眼は、年齢とともに目のピント調節力が低下する現象を指します。私たちは近くの物を見るとき、水晶体の厚みを調節する毛様体筋を使ってピントを合わせていますが、加齢によりこの筋肉の収縮力が衰えるとともに、水晶体自体も硬くなり、厚みを変化させにくくなります。
この結果、近くが見えにくくなるという症状が現れます。一般的には40歳前後から自覚されることが多く、誰にでも起こる自然な変化です。
症状
手元の文字が見えにくくなるほか、明るさが不足している環境ではさらに視認が難しくなります。
治療
老視は生理的変化であり、水晶体の硬化そのものを元に戻す治療法は存在しません。
そのため、眼鏡やコンタクトレンズを用いた視力の補正が中心となります。
糖尿病網膜症
糖尿病網膜症は、糖尿病によって引き起こされる3大合併症の1つであり、網膜に張り巡らされた血管が障害を受けることで視力が低下する病気です。
さらに、傷ついた血管の代わりに新たに形成される「新生血管」は構造が非常に弱く、破れやすいため、眼内出血を引き起こしたり、網膜剥離や緑内障などの重篤な病態を合併することもあります。
症状
網膜の中心にある黄斑がむくむと、物が歪んで見えたり、中心が見えづらくなったりします。
また、新生血管から出血が起こると、視界に黒い影や糸くずのような物が見える飛蚊症や、急激な視力低下が生じることもあります。
治療
黄斑のむくみに対しては、薬剤を目に直接注射する治療や、レーザーを用いた網膜光凝固術が行われます。
レーザー治療は、新生血管の発生を抑える目的や、出現した異常血管の活動性を抑えるためにも用いられます。さらに、硝子体出血や網膜剥離が進行した場合には、硝子体手術が必要になることもあります。
ぶどう膜炎
目の内部に炎症が起こる病気を総称して「ぶどう膜炎」と呼びます。
原因は多岐にわたり、感染症のほか、自己免疫の異常、外傷、全身疾患、悪性腫瘍などが関与することもあります。
症状
視界がかすむ、飛蚊症、光に対する過敏(羞明)、視力の低下、目の痛みや赤みといった症状が現れます。
これらの症状は持続的に悪化する場合もあれば、一時的に改善した後に再び悪化するなど、炎症に伴い変化することもあります。
治療
炎症の程度や原因に応じて、ステロイド薬の点眼、眼内注射、あるいは全身への投与が行われます。
重症例や自己免疫性疾患が関与している場合には、免疫抑制剤や生物学的製剤による治療も必要になります。また、感染が原因である場合には、病原体に応じて抗ウイルス薬・抗菌薬・抗真菌薬を使い分ける必要があります。状態によっては、合併症に対する外科的治療が行われることもあります。
ドライアイ
 涙は油分と水分とムチンという粘液の層から構成され、目の表面を保護し、潤いを保つ重要な働きを担っています。ドライアイは、涙の分泌量が減少したり、3つの層のバランスが崩れたりすることで、目の表面に傷がつきやすくなる疾患です。
涙は油分と水分とムチンという粘液の層から構成され、目の表面を保護し、潤いを保つ重要な働きを担っています。ドライアイは、涙の分泌量が減少したり、3つの層のバランスが崩れたりすることで、目の表面に傷がつきやすくなる疾患です。
加齢のほか、パソコンやスマートフォンの長時間使用、乾燥した空気環境(空調や冬場)、コンタクトレンズの装用、点眼薬に含まれる防腐剤、あるいは涙を作るマイボーム腺の機能障害などが発症の原因となります。
症状
目が乾燥する、異物感がある、眩しい、視界がかすむ、目の疲れ、痛み、充血、かゆみ、不快感、そして涙が必要以上に出るといった様々な症状が現れます。
治療
不足している涙の成分を補う人工涙液や、炎症を抑える点眼薬を使用します。
重症の場合には、涙が排出される穴である涙点を専用の栓(涙点プラグ)で閉じ、目の表面に涙を留める治療を行います。
霰粒腫(さんりゅうしゅ)
まぶたの内側にあるマイボーム腺の出口が詰まり、脂分が腺内に溜まることで「しこり」が形成される病気です。
霰粒腫は感染症ではないため、他人にうつる心配はありません。
症状
初期にはまぶたに小さなしこりが形成され、異物感や軽い不快感が生じます。
しこりが大きくなると赤く腫れ、場合によっては皮膚が破れて内容物が出てくることもあります。炎症を伴うと「急性霰粒腫」となり、麦粒腫に似た症状を呈することもあります。
治療
軽症のうちは、温かいタオルでまぶたを温めて脂の流れを促す「温罨法」や、抗炎症点眼・軟膏による治療を行います。
炎症が強い場合には、抗菌薬の点眼や内服を併用します。改善が見られない場合には、しこりにステロイドを注射したり、外科的にしこりを包む膜ごと切除することもあります。
麦粒腫(ばくりゅうしゅ)
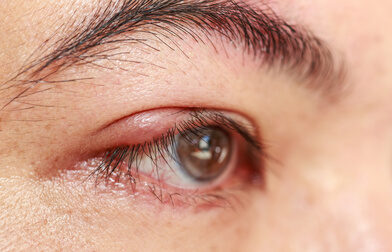
麦粒腫は、まぶたにある汗腺や脂腺が細菌に感染して炎症を起こす病気で、一般的には「ものもらい」や「めばちこ」といった呼び名でも知られています。
症状
感染部位のまぶたが赤く腫れ、痛みやかゆみが現れます。炎症が進行すると腫れや痛みが強まり、膿が溜まって白く膨らんだ部分が生じます。
放置すると自然に膿が排出され、それとともに症状が軽快する場合もあります。
治療
治療には、抗生物質を含む点眼薬や眼軟膏を使用します。
炎症が強い場合や広がりがある場合には、内服薬を併用することもあります。膿が明らかに溜まっているときには、針やメスを使って膿を排出する処置が行われることもあります。
流行性角結膜炎
流行性角結膜炎は、アデノウイルスという非常に感染力の強いウイルスによって引き起こされる結膜および角膜の炎症です。
感染した手で目を触れることなどにより家庭や学校、職場などで広がりやすく、特に夏場には子どもの間で流行しやすいですが、全年齢で発症する可能性があります。
症状
突然白目が充血し、目ヤニなどの分泌物が増えたり、涙があふれるようになったりします。
まぶたの腫れや目のゴロゴロした不快感、痛みを伴うこともあります。さらに、耳の前にあるリンパ節が腫れて押すと痛みを感じることがあります。
治療
アデノウイルスに直接効果のある薬は存在しないため、治療は対症療法が中心となります。
炎症を抑えるために抗炎症薬を点眼し、細菌による二次感染を予防するために抗菌薬の点眼を併用します。炎症が角膜に及び、視界に濁りが見られる場合には、ステロイド点眼薬が用いられることもあります。
コンタクトレンズ関連角膜感染症
コンタクトレンズの装用が原因で、角膜が酸素不足になったり微小な傷ができたりすると、感染を引き起こすリスクが高まります。
さらに、レンズと角膜の間では涙による洗浄効果が弱くなるため、細菌や真菌、アカントアメーバといった病原微生物が付着・繁殖しやすくなり、角膜感染症を招くことがあります。
症状
強い目の痛みや充血、視力の低下、角膜に白く濁りが出るなどの症状が現れ、進行すると視力に深刻な影響を与える恐れがあります。
治療
原因となる病原体に応じて、抗菌薬や抗真菌薬の点眼薬や軟膏を使用します。
重症例では、目への注射や点滴、内服薬を併用することもあります。アカントアメーバに対しては特効薬がなく、効果が期待できる複数の薬剤を組み合わせて治療を行い、感染部分を外科的に削る処置が必要になる場合もあります。発症を防ぐには、コンタクトレンズの使用方法を正しく守り、適切な洗浄・消毒を徹底することが何より重要です。
アレルギー性結膜炎
アレルギー性結膜炎は、目の表面にアレルゲン(花粉、ハウスダスト、ダニなど)が付着することで、結膜に炎症を起こす病気です。
季節性の花粉症によるタイプと、通年性のハウスダストやダニが原因となるタイプがあります。また、アトピー性皮膚炎に関連したアトピー性角結膜炎や、幼少期の男児に多く見られる重症型の春季カタルといった特殊なタイプも存在します。
症状
目のかゆみや充血、ゴロゴロとした異物感、涙や目ヤニの増加、まぶたの裏に小さなブツブツができるなど、様々な不快症状が現れます。
治療
治療の基本は、抗アレルギー点眼薬の使用です。症状が強い場合には、ステロイド点眼薬を追加することがあります。
春季カタルなどの重症例では、免疫抑制剤を含む点眼薬を用いることもあります。





