目次
網膜硝子体手術とは
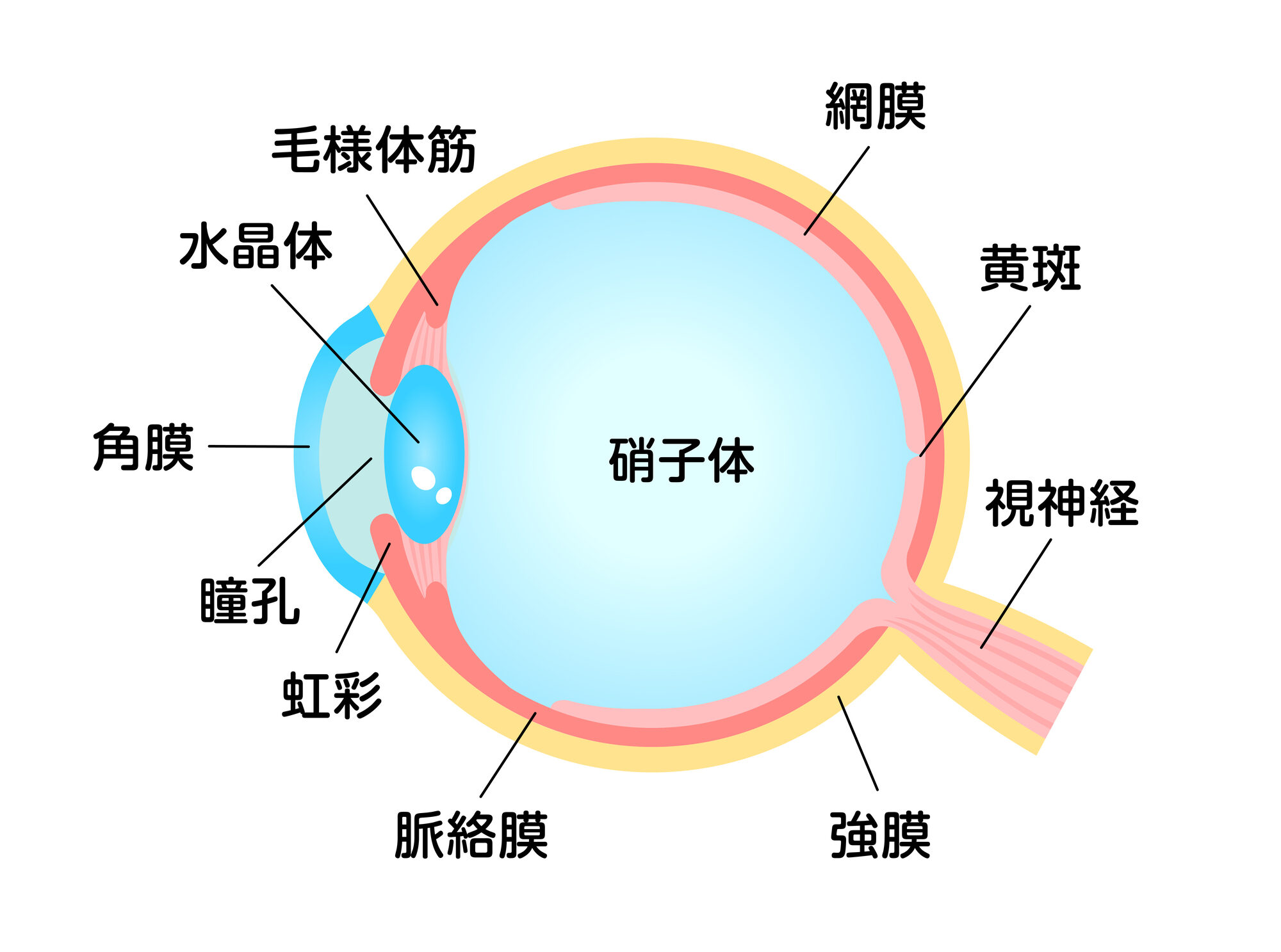
硝子体は、水晶体の奥にある透明なゼラチン状の組織で、眼球内の大部分を占めています。眼球の形を保ち、光を網膜へ正しく伝える重要な役割があります。しかし、硝子体に濁りや出血、炎症、網膜を引っ張る力が生じると、視力低下や網膜の病気の原因となることがあります。
こうした異常に対して行うのが網膜硝子体手術です。白目の部分に小さな孔を数か所作り、細い器具を用いて硝子体や病変部を除去します。必要に応じて、網膜の裂け目や膜を処置し、網膜の機能回復を目指します。
網膜硝子体手術の流れ
1麻酔と術前準備
硝子体手術の多くは局所麻酔で行います。
手術室で目の周囲を消毒し、眼の下に麻酔注射を行います。痛みに敏感な方には、必要に応じて麻酔を追加することで、不快感を最小限に抑えます。
2手術器具の挿入(3箇所の小さな切開)
 白目の部分に、以下の目的で3つの小さな創口(穴)を作ります。
白目の部分に、以下の目的で3つの小さな創口(穴)を作ります。
- 灌流液の注入口:
眼内の圧を保つための液体を入れる - 照明の挿入:
眼内を明るく照らすためのライトを入れる - 器具の操作口:
硝子体を切除するカッターや鑷子、レーザープローブなどを挿入
3硝子体の除去と網膜処置

濁った硝子体を専用のカッターで丁寧に切除し、同時に灌流液で置換します。
その後、疾患の状態に応じて以下の処置を行います。
- 網膜上に張った膜の除去(鑷子で剥離)
- 厚みのある増殖膜の切除(ハサミで切開)
- 網膜裂孔部へのレーザー照射
4網膜の再接着・終了処置
網膜剥離や黄斑円孔などの病変には、灌流液をガスに置き換えて終了します。このガスが、網膜を押し戻し、孔を塞ぐ役割を果たします。
ガスを使用した場合、術後数日間はうつむき姿勢を維持する必要があります。また、白内障を併発している場合には、白内障手術を同時に行うことも可能です。
手術の注意事項
- 内科的な持病がある場合は、手術の安全性を確認するために、お薬手帳や内服薬の一覧を必ずご持参ください。
- 手術の時間は、病状の重症度や合併症の有無によって異なり、軽度の疾患ではおおよそ30分、重度の場合は2時間程度を要することがあります。
- 硝子体手術と同時に白内障手術が必要な場合、事前に白内障に関する術前検査を行います。
- 医療技術の進歩により、多くの網膜硝子体疾患は短時間の手術で日帰り対応が可能となっています。
ただし、全身状態が不安定などの理由で、入院による手術をご希望の方には、当院と連携する医療機関をご紹介いたします。 - 手術によって視力の改善が見込めるかどうかは、手術前の病状の進行度や網膜の機能状態に大きく左右されます。
そのため、医師が手術を勧める段階で、早めに治療を受けることが、より良い視力回復に繋がります。主治医より、個別に詳しい説明を行いますので、どうぞ安心してご相談ください。
術後の「うつむき姿勢」について
ガスを注入した場合、術後数日間はうつむき姿勢の保持が必要となります。
特に、黄斑円孔や網膜剥離がある方は、術後のうつむき姿勢が必須です。
網膜硝子体手術が有効な主な疾患
糖尿病網膜症
糖尿病に伴う合併症で、網膜の毛細血管が詰まり、血流が悪化することで発症します。
硝子体への出血や黄斑浮腫を引き起こし、重症化すると、深刻な視力低下を招く網膜剥離(牽引性)に至ることもあります。
裂孔原性網膜剥離
網膜は、カメラで言えばフィルムにあたる重要な神経組織です。
この網膜に孔があくと、その部分から網膜が剥がれてしまうことがあります。これが「裂孔原性網膜剥離」で、視野欠損や急激な視力低下を生じます。
黄斑前膜(黄斑上膜)
黄斑部の前面に薄い膜が形成される疾患です。
この膜が網膜を引っ張ることで、視界が歪んだり、物の輪郭がぼやけたりする症状が出現し、進行すると視力低下を引き起こします。
黄斑円孔
眼底の中心に位置する黄斑部に小さな孔が開く病気です。
多くは硝子体の牽引によって起こり、視界の中心が大きく欠けたように見えたり、物が極端に見えにくくなります。かつては治療が難しい病気とされていましたが、現在では硝子体手術により高い確率で孔を閉じることができ、視力の回復も期待できます。
黄斑浮腫
黄斑部に水分が溜まり、むくみ(浮腫)を生じる病気で、視力の低下や、物がにじんで見える、歪んで見えるなどの症状を伴います。 糖尿病網膜症や網膜静脈分枝閉塞症、ブドウ膜炎など、複数の疾患が原因となることがあります。
硝子体出血
網膜の血管が破れて、硝子体腔内に血液が漏れ出す状態です。
光が網膜まで届かなくなり、視界が急激に暗くなることがあります。 糖尿病網膜症や網膜静脈閉塞症、網膜剥離、加齢黄斑変性などが原因として知られています。
その他
- 増殖硝子体網膜症
- 網膜中心静脈閉塞症
- 網膜静脈分枝閉塞症
- 網膜下出血
- 硝子体混濁 など
網膜硝子体手術に伴う主な合併症
出血
術後に眼内で再出血が起こることがあります。少量であれば自然に吸収されますが、視界が改善しない場合は再手術が必要になることもあります。
また、手術中に血圧の上昇や咳などによる急激な負荷がかかると、目の奥の動脈から「駆逐性出血」と呼ばれる大量出血が起きることがあります。これは極めて稀(発生率は約1万件に1件)ですが、視力が著しく損なわれ、失明することもあります。
網膜剥離
術後に新たに網膜剥離が発生する可能性があります。
発見が早ければ再手術により修復可能ですが、状態によっては視力に影響を残す場合もあります。
角膜障害
糖尿病のある方などでは角膜の機能が低下していることがあり、手術の影響で角膜に傷がついたり、濁りが生じることがあります。
緑内障
手術後に眼圧が上昇し、緑内障を引き起こすことがあります。点眼薬や内服薬で対応可能なケースも多いですが、眼圧が下がらない場合には手術を要することもあります。
また、糖尿病網膜症が重度の場合、虹彩や隅角に新生血管が生じて血管新生緑内障を発症し、治療が極めて困難な状態に陥ることもあります。
感染症
ごく稀に、手術中や術後に細菌が眼内に侵入することがあります。
眼球内は密閉空間であるため、感染を起こすと視力が大きく損なわれるリスクがあり、重篤な場合は失明する可能性もあります。





